タニダ歯科医院ブログ
西宮市の「タニダ歯科医院」がお送りするブログです。
歯を守るための力のコントロール ⑮
2024/02/01
こんにちは、歯科医師の武田です。
「歯を守るための力のコントロール」について数回にわけて
お話しさせていただいております。
どうぞよろしくお願いします。
◆ インプラントの咬合
天然歯とインプラントが混在する口腔内において長期的に安定した
結果を得るためにはインプラント埋入位置・方向も重要であるが
骨、インプラント体、上部構造、咬合、咀嚼が一体となるように
咬合付与し機能させる必要がある。
インプラントと天然歯は根本的に異なる点が構造的にも機能的にも
多数ある。特に、インプラントに歯根膜組織が存在しないことによる
圧感覚受容器の欠如からくる感圧能力の低下や咬合圧下での被圧変位量は
装着時の咬合調整とその後の咬合状態の管理を天然歯以上に難しくさせている。
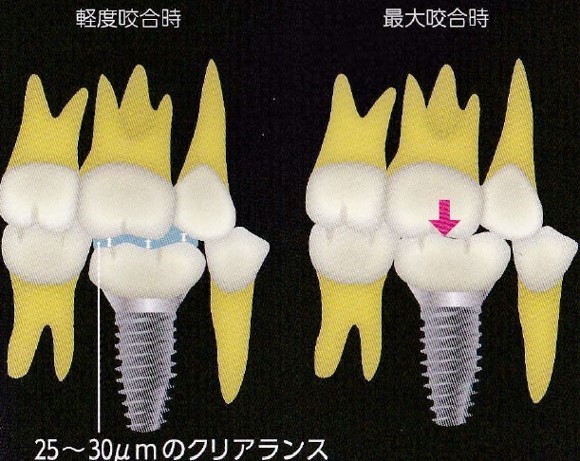
天然歯の被圧変位量については、1.4~2.3Kgの垂直圧を受けた時に
8~28㎛沈下するとされ、一方でインプラントの被圧変位量は3~5㎛に過ぎない。
よって、インプラントと天然歯が混在している症例では、軽度の噛みしめ時に
同時に接触させると強度の噛みしめ時に天然歯が沈下するため、
インプラントのみによって全咬合圧を受けオーバーロードとなる。
これを避けるためにインプラントプロテクテッドオクルージョンが
1994年にMischに提唱された。これは顎骨に埋入されたインプラントは
歯根膜をもたないため、機能下での被圧変位量が小さい、また感覚受容器を
介した神経筋機構による下顎運動の調整性が劣る。
これらに起因するインプラントへのオーバーロードを回避するため、
インプラントの咬合高径を低くし、咬頭嵌合位で28㎛(歯根膜の変位可能分)
の緩衝隙を与える様式。
また1997年にRangertはインプラント上部構造への咬合接触について
①咬合面の中央に付与する
②咬頭傾斜を緩くする
③咬合面の面積を小さくする
④動揺のある隣在歯と均衡させる調整を行う
⑤臼歯部の1歯欠損の場合、咬頭嵌合位は弱い咬合付与にするべき
としている。
SheridanやMichalakisによれば、咬合力とは
①強さ
②持続時間
③分散
④方向 の4つの因子からなり、
インプラントの咬合のゴールはこれら4因子が基本であるとしている。
すなわち、力の方向はインプラント体に対して圧縮力となるようにし、
剪断力より圧縮力に強いことから、水平や側方の力よりも
インプラント体の長軸方向に力を与えるべきである。
一方で、一定量の咬合力は骨のリモデリングにつながり、そうでなければ萎縮する。
しかし、あるレベルを超えると骨吸収の引き金となる可能性がある。
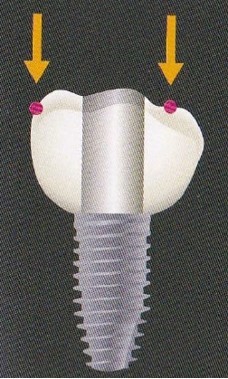
また、咬合接触の付与は1点より複数点のほうが
カンチレバーによる曲げモーメントがはたらかないと報告されている。
スクリュー固定かセメント固定かでも、両者ともに利点・欠点があるが
インプラント補綴に付与する咬合接触点を長軸寄りにするという点では
スクリュー固定はアクセスホールがインプラントの長軸中心部に存在するため
圧倒的に不利で咬合接触部がインプラントの軸心からズレることによって
側方力が生じやすい。
オーバーロードはインプラント周囲の骨吸収(マージナルボーンロスMBL)
の加速因子となる可能性を指摘したうえで、
これにプラーク起因のインプラント周囲炎が重なると頸部の骨吸収は
憎悪するとし、上部構造への好ましくない咬合力を軽減することにより、
生物学的・機械的トラブルを減らすことができる。
さらにオーバーロードによるMBLはインプラント体とアバットメント界面
のマイクロムーブメントにより周囲炎を発症させる、逆に言えば、
咬合調整をしっかり行い、インプラント体への曲げモーメントの力を最小限にし
オーバーロードにならないようにすれば機能後のトラブルは抑制できる
Lambrechtsらは臨床研究でインプラントの対合歯は1年後に
大臼歯部で29㎛、小臼歯で15㎛のエナメル質の摩耗が発生するとし、
これが起因した咬合力の方向の変化や早期接触の発生する可能性を指摘。
すなわち、最善の咬合を付与したとしても歯列、周囲組織は経時的に変化する
ということを念頭に置いてインプラント治療を計画したい。
歯の健康、美しさを保つには、
定期的なクリーニングがとても大切です
ぜひタニダ歯科クリニックで定期健診を。
ご来院お待ちしております。
虫歯の原因と予防について
2024/01/25
こんにちは。歯科医師の柏谷です。
現在歯医者に行く理由は歯が痛いから
歯医者に行く人もいますが虫歯や歯周病にならないための予防で
歯医者に行く人も増えています。
今回は虫歯になる原因とならない予防法を書いていきます。
虫歯になる原因は4つあります。
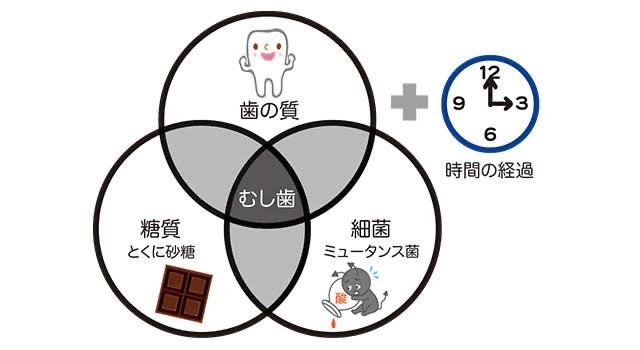
1つ目は虫歯菌(細菌)です。口の中にはたくさんの細菌がいます。
特に虫歯になる細菌はミュータンス菌と言われています。
このミュータンス菌が歯の表面にくっつき酸を出すと歯が溶けて虫歯になります。
2つ目は糖質です。食べ物に含まれる糖質(砂糖)は
ミュータンス菌が出す酸を作る材料になります。
間食が多い人や甘い食べ物、飲み物を食べたり飲んだりする人は
歯の表面が酸にさらされている時間が長くなるので虫歯になりやすくなります。
3つ目が歯の質です。これは遺伝が大きいといわれています。
もともと歯の強い人は虫歯になりにくいですし歯の弱い人は虫歯になりやすいです。
4つ目は時間です。細菌、糖質、歯の質3つとも当てはまり時間が経過すると虫歯になります。
次に虫歯にならない方法を書いていきます。
虫歯にならないためには虫歯になる原因をなくしていきます。
まず細菌をなくすためには歯磨きです。食後に歯磨きをすることが1番大事です。
歯は親知らずを抜くと28本あります。1本ずつ磨くと3〜5分はかかります。
丁寧に磨くことが大事です。
歯ブラシの後はフロスを使うことが歯ブラシを使うのと同じぐらい重要です。
歯と歯の間は歯ブラシでは届きません。なのでフロスを使う事が大事です。
フロスは慣れるまですごく大変です。
歯と歯の間は狭く通しにくい場所もありますが、
必ず慣れてだんだんと早くなりますので習慣づけましょう。
歯間ブラシを使用されている人もいると思いますが
歯間ブラシは歯茎を傷つけることもありさらに歯と歯の間まで完全に通らないので
フロスの方がおすすめです。フロスも食後にしましょう。
次に糖質についてです。甘いものはどうしても食べたくなる時は誰でもあります。
ただだらだら食べるといつまでも歯の表面に虫歯菌の酸が増えるので
食べる時間と回数を決めてだらだらといつまでも食べるのをやめましょう。
最後は歯の質です。今は歯磨き粉にフッ素が入っています。
フッ素は歯の質を強化してくれるのでやっぱり歯磨きが大事になります。
いっぱい歯磨き粉をつけると口の中がいっぱいになるので少なめでも十分ですので、
なるべく長い時間磨くのが良いかと思います。
虫歯に関してわからないことや
歯磨きに関してわからないことがあればいつでもご相談に来てください。
補綴の方法
2024/01/18
こんにちは、川村です。
まだまだ、寒い日が続きますが体調に気をつけてください。
今回は、補綴の方法(歯を抜いたあとの)についてです。
先ず、どうして歯を抜いた後に何かしら治療しなくてはいけないのでしょうか。
・咬みあわせが少なくなるので咬みにくくなるから
・歯を抜いた反対側の歯が浮いてくるから(挺出してくる)
・歯を抜いた隣の歯が傾いてくるから(傾斜してくる)
・前歯の場合、見た目があるから
と、簡単に書くとこれくらいあります。
次に、どうやって治療していくかです。
はじめに大きく分けると、保険診療の方法と自費診療の方法があります。
(材料の種類は不問)
自費診療の方法については、インプラント治療のことになります。
今回は、保険診療のことについてです。
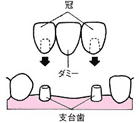
保険診療で出来ることとは、ブリッジと義歯になります。
ブリッジとは、真ん中に歯がなくなってしまった場合に、
両端の歯を支えにして橋渡しをするような感じにするものです。
(特別に認められているブリッジは構成が違います)
歯科用のセメントでつけるので、固定式のものになります。
最大の欠点としては、
支えとなる歯を必要とするので歯を削らなくてはいけない
ということです。
支えとなる歯が平行でないと、
ブリッジを入れるときに引っかかってしまうため、
平行にするために歯を削る量が多くなります。
神経を抜いてある歯は、削っても歯自体の痛みはありません。
しかし、神経が残っている歯を削るときは注意が必要です。
削ったら削った分だけ神経までの距離が短くなるので、
ある程度削ると神経が反応してしまいます。
つまり、しみてきたり、ひどいときにはズキズキしてきたりします。
そのため、ブリッジの支台にするために歯を削ったことが原因で
神経を取ってしまう可能性があるということです。
(虫歯がひどくなってしまったわけではないのに)
また、ブリッジの設計に依れば(保険で認められている設計)、
支台となる歯が両端1本ずつではない可能性があります。
また、ブリッジの支えとなる歯に関しては、力がかかる
(歯がないところの力の負担をしなくてはいけない)ので、
揺れが大きくなっていたり、弱っていたりしてると歯の支えとしては使えず、
ブリッジができない可能性もあります。
もう一つの方法は、義歯です。
一般的に言う入れ歯です。
ブリッジとの違いは、着脱式ということです。
つまり、取ったり、着けたりしなくてはいけないということです。
また、ブリッジに比べると歯の削る量が圧倒的に少ないということです。
今ある歯に金属の金具を引っかけるので、
歯を全周削って小さくする必要がありません。
ただし、全く歯を削らなくて済むかというと、そうではありません。
義歯の形態上、歯の咬む面のところや歯と歯の間の所に金属の金具が通ります。
上と下の歯を咬み合わせたときに、金属の金具が入る隙間が必要になってきます。
隙間がないと、金属の金具を通すことは勿論できません。
そのため、隙間を作るために少しだけ削って調整する可能性があります。
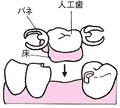
いずれの方法にしても、型を取らないといけないので、
歯肉の治りを待つ必要があります。どちらの方法も利点欠点があります。
抜歯した後、1か月程度はかかりますので、
それまでに治療の時間をとって時間があるときに話を聞いて、
どの方法にするのか検討してみてください。







